Il carcinoma colo-rettale è il quarto tumore maligno più comune; è secondo solo al carcinoma del polmone come causa di morte per patologia maligna. Negli ultimi 30 anni, l’incidenza del carcinoma del colon e del retto è stata relativamente stabile (14% dei nuovi tumori). I tassi di sopravvivenza relativa a 5 anni sono migliorati dal 49,8% nel 1974-1976 al 63,4% nel 1995-2000, fino all’80-90% attuale, nelle forme individuate precocemente. Il carcinoma dell’intestino crasso è prevalentemente una malattia dei pazienti più anziani, con un picco di incidenza nella settima decade. Tuttavia, si deve tenere presente che la malattia può manifestarsi praticamente in qualsiasi range di età e può essere diagnosticata anche in pazienti di età compresa tra i 20 e i 30 anni. Ci sono state molte segnalazioni che indicano un’aumentata incidenza di carcinoma del colon-retto in parenti di primo grado di pazienti che hanno sofferto della malattia. La distribuzione del carcinoma nei vari segmenti dell’intestino crasso è stata oggetto di numerosi studi clinici dettagliati. Ognuno di questi studi ha dimostrato che negli ultimi 50 anni c’è stato un cambiamento graduale nella localizzazione dei carcinomi: dal retto e dal colon sinistro verso il colon destro; tali risultati implicano che le metodiche per lo screening del carcinoma dell’intestino crasso dovrebbero essere estese all’intero colon anziché essere limitate ai 25 cm distali dell’intestino crasso. Numerosi fattori sono stati indagati nello stabilire il nesso di causa-effetto; prove considerevoli si sono accumulate per suggerire che la maggior parte, se non tutti, i carcinomi si sviluppano da un polipo precursore, secondo una sequenza ben definita. I fattori dietetici sono stati inoltre implicati nell’eziologia del carcinoma del colon-retto. I primi imputati sono i grassi alimentari e le diete povere di fibre: i dati confermano che il rischio di carcinoma colorettale è positivamente associato al consumo di carne rossa e lavorata, supportando invece un’associazione inversa con l’assunzione di pesce.
CANCRO DEL RETTO
I fattori di rischio per tali neoplasie sono di tipo:
Ambientale
• Età > 50 anni;
• Dieta ricca di grassi e proteine, povera di fibre e micronutrienti;
• Obesità;
• Assunzione di Fumo/alcool ;
Genetici
-
Poliposi Adenomatosa Familiare (FAP): caratterizzata dalla presenza di numerosissimi polipi adenomatosi (>100), localizzati soprattutto a carico del colon sinistro. I polipi non sono presenti alla nascita, ma si sviluppano dall’adolescenza, superando in diversi casi il numero di mille. Tutti i soggetti affetti da questa patologia sono destinati a sviluppare nell’arco della loro vita un carcinoma del colon-retto;
-
Sindrome di Gardner: è simile ma meno frequente della PAF (1 su 14.000 nascite); è caratterizzata dalla copresenza di polipi dell’intestino tenue, di tumori desmoidi del mesentere e della parete addominale, di lipomi, di cisti sebacee, di osteomi e di fibromi; è una malattia autosomica dominante.
-
Sindrome di Lynch: È una forma ereditaria di tumore al colon con trasmissione dominante; diversamente dalla poliposi adenomatosa familiare, la predisposizione allo sviluppo della malattia non si manifesta con la comparsa di polipi, ma direttamente con lo sviluppo del cancro del colon – retto, in genere intorno ai 45 anni di età
Infiammatori
-
Rettocolite ulcerosa
-
Morbo di Crohn
SINTOMATOLOGIA E DIAGNOSI
Il sanguinamento è probabilmente il sintomo più comune; nonostante la causa più comune di ematochezia sia la patologia emorroidaria, non va sottovalutato, specialmente nei soggetti di mezza età o più anziani. Il secondo sintomo più frequente è il cambiamento dell’alvo, con costipazione o diarrea. Il dolore addominale può essere vago e scarsamente localizzato, o più intenso nei casi di lesioni parzialmente ostruttive. Meno frequente è la mucorrea, che può ricoprire le feci o essere mescolata ad esse. L’anemia da carenza di ferro è una complicanza riconosciuta del carcinoma del retto; la mancata investigazione dell’anemia nei pazienti più anziani può portare ad un ritardo nella diagnosi. Di conseguenza, la diagnosi precoce è fondata sullo screening, indirizzato ai pazienti con età superiore ai 50 anni, e al successivo approfondimento dei pazienti con risultati positivi dei test di screening. La raccomandazione corrente è basata sulla combinazione del test del sangue occulto fecale e sulla pancolonscopia a fibre ottiche. La scansione TC dell’addome (e del torace) è utile come indagine di stadiazione preoperatoria, ma non come esame diagnostico di I livello; infatti la TC ha una bassa precisione nell’identificazione delle fasi iniziali del carcinoma colorettale. La scoperta iniziale di un antigene specifico per il tumore del colon di Gold e Freedman, aveva fatto presagire una nuova era nella diagnosi precoce della patologia; tuttavia, la determinazione sierica del CEA ad oggi ha un valore nel follow-up oncologico del paziente, ma non nella diagnosi iniziale.
Di fondamentale importanza nel carcinoma rettale, è la stadiazione preoperatoria; è necessario infatti indagare l’entità dell’infiltrazione parietale della neoplasia, e l’eventuale coinvolgimento linfonodale del mesoretto o l’infiltrazione delle strutture adiacenti, per poter eventualmente sottoporre il paziente a terapia neoadiuvante, allo scopo di migliorare l’outcome prognostico, e ridurre l’incidenza di recidive locoregionali (vedi terapia neoadiuvante). È quindi necessario eseguire una RMN pelvica, o una ecoendoscopia per selezionare la migliore terapia successiva.
TERAPIA NEOADIUVANTE
La radioterapia preoperatoria del carcinoma rettale, da sola o in associazione alla chemioterapia, è utilizzata nella malattia a rischio medio-alto, con le finalità di migliorare la resecabilità chirurgica della malattia, ridurre la probabilità di recidive locali dopo chirurgia, incrementare le probabilità di salvataggio dello sfintere e migliorare la sopravvivenza globale del paziente. Esistono due schemi possibili:
-
La prima modalità prevede l’erogazione totale di 45-50,4 Gy (25-28 sedute complessive, erogate mediante 5 frazioni settimanali), ed è nota come schema di trattamento “longcourse”. Essa è generalmente associata a chemioterapia con fluoropirimidine ed è seguita da intervento chirurgico dopo 6-8 settimane dal termine della RT;
-
La seconda modalità, definita “short-course” o ipofrazionata, prevede l’erogazione di frazioni giornaliere fino alla dose totale di 25 Gy (in 5 sedute complessive erogate in una settimana), senza l’associazione con chemioterapia concomitante ed è seguita dall’ intervento chirurgico entro 2-3 giorni. La modalità short-course ha una variante, affermatasi negli ultimi anni, che prevede una chirurgia posticipata di 6-8 settimane, alla stregua della long-course. Quest’ultima offre i vantaggi della minore durata, della maggiore economicità del trattamento e del minore impegno di risorse, con la possibilità di una riduzione volumetrica del tumore, grazie all’ intervallo temporale maggiore fra terapia e chirurgia, necessario perché si estrinsechino gli effetti tumoricidi.
TRATTAMENTO
Il trattamento del cancro del retto è un problema chirurgico più impegnativo di quello del colon, con una gestione molto più complessa, che cambia in base alla localizzazione e all’estensione della neoplasia (fig. 1).
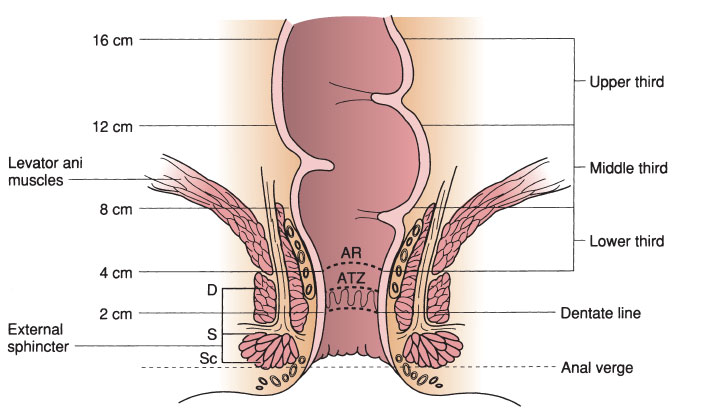
Figura 1 – anatomia del retto e del canale anale
Dalla prima descrizione della resezione addominoperineale nel 1925 da parte di Miles, il principale cambiamento nell’approccio si è verificato quando Dixon descrisse la tecnica della resezione per via anteriore (evitando la rimozione del sacro, come proposto da Paul Kraske agli inizi del ‘900), ma soprattutto con l’introduzione dell’anastomosi tra il colon ed il retto residuo, ripristinando la canalizzazione fisiologica. I principi chirurgici attuali, introdotti da Heald negli anni ’80, implicano un’ampia resezione del retto, comprendente l’intera struttura anatomica cellulo-adiposa che avvolge il retto a 270°, definita da Quirke come mesoretto. L‘escissione totale mesorettale (TME) ha permesso di abbattere drasticamente il tasso di recidive locali e quindi influire globalmente sulla sopravvivenza del paziente.
Recentemente, la classificazione di Rullier (2013, fig. 2) ha permesso di standardizzare le procedure chirurgiche in rapporto alla localizzazione ed all’estensione della neoplasia.
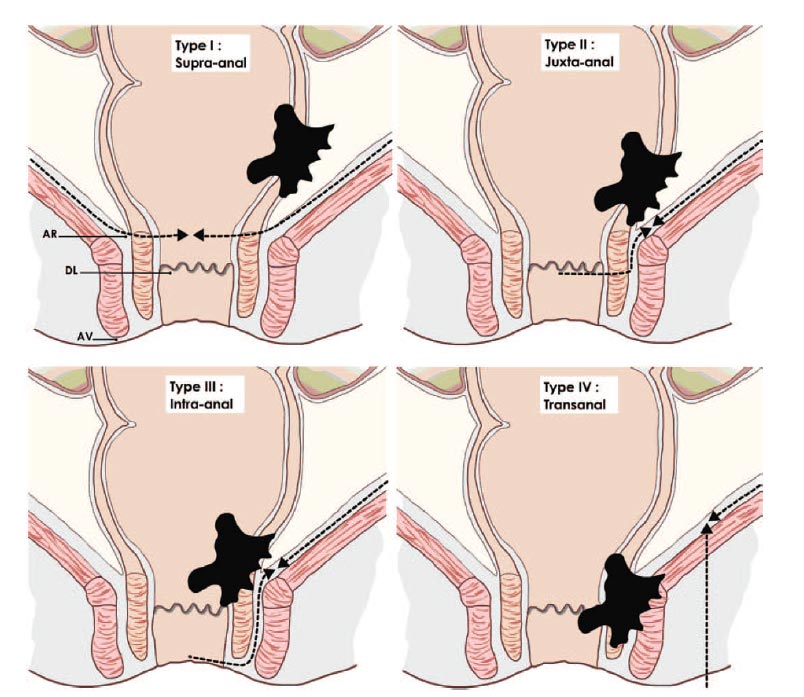
Figura 2 – classificazione di Rullier in base alla localizzazione ed all’estensione della lesione
Le procedure chirurgiche sono quindi adattate alle necessità del paziente, nel rispetto di una resezione oncologicamente radicale. Nelle neoplasie del retto medio-distale, a meno di infiltrazioni evidenti dello sfintere o del piano degli elevatori, è possibile rimuovere l’organo con un intervento conservativo della funzione sfinteriale: si procede quindi ad una resezione anteriore (fig. 3) o, in caso di interessamento dello sfintere interno, ad una resezione intersfinterica (fig. 4). In entrambi i casi è possibile ricostituire la continuità intestinale con un’anastomosi tra il colon a monte ed il retto o l’ano (fig. 5).
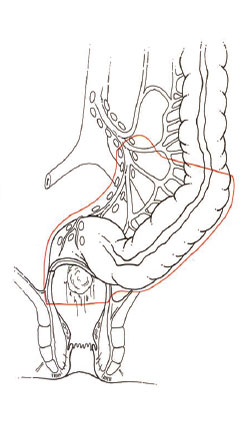
Figura 3 – resezione anteriore del retto
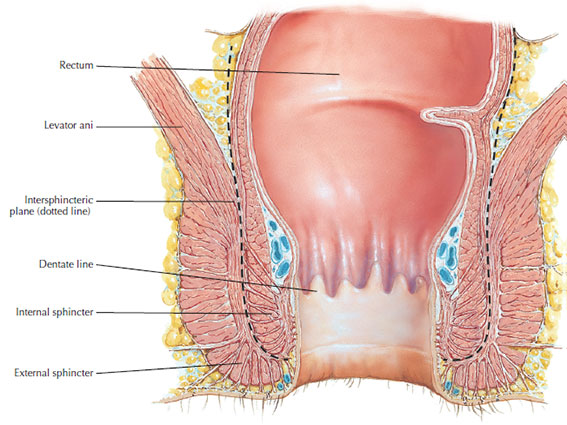
Figura 4 – resezione intersfinterica
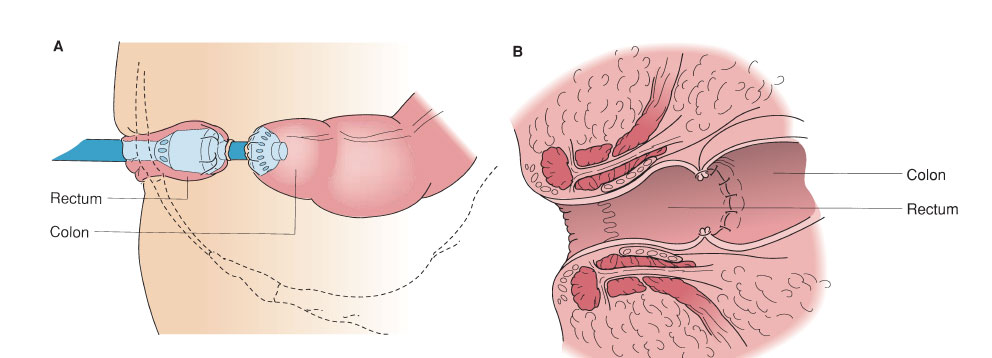

Figura 5 – anastomosi tra il colon ed il retto residuo
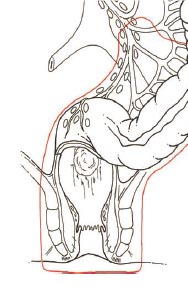
Figura 6 – Resezione addominoperineale secondo Miles
La resezione addomino-perineale sec. Miles (fig. 6) con colostomia definitiva, che prevede la completa escissione del retto e dell’ano, è indicata in caso di franca infiltrazione del piano sfinteriale e nei pazienti in cui la conservazione dello sfintere sarebbe possibile, ma sono già clinicamente incontinenti nel preoperatorio. Nonostante i progressi delle tecniche chirurgiche, l’intervento di Miles è un intervento ancora attuale e rappresenta circa il 15% delle procedure di resezione rettale in Italia.
Tutte le procedure chirurgiche rettali possono essere condotte con approccio miniinvasivo, mediante videolaparoscopia. In termini clinici il vantaggio della laparoscopia è dato da una riduzione del dolore postoperatorio, una ridotta necessità di farmaci analgesici e una più breve degenza ospedaliera, con un outcome oncologico, in termini di sopravvivenza e recidiva, paragonabile alla tecnica aperta classica.
Recentemente è stato sviluppato l’approccio transanale al mesoretto (taTME), come alternativa al tradizionale approccio transaddominale (open o videolaparoscopico). Il nuovo accesso per via transanale permette, nel caso di tumori del retto medio – basso, di ottenere validi risultati oncologici, con un tasso maggiore di preservazione degli sfinteri (evitando quindi le stomie derivative definitive), ed una migliore visualizzazione dei plessi nervosi (tutelando quindi le funzioni urinarie e sessuali); la migliore visualizzazione per via transanale permette di confezionare un’anastomosi in sicurezza, in zona sicuramente priva di cellule tumorali.
Operatore: Dott. Paolo De Paolis
Borreca D, Bona A, Bellomo MP, Borasi A, De Paolis P “The new approach to the rectal cancer: ‘down-to-up’ double endolaparoscopic pelvic access (DEPA). Preliminary evaluation of outcomes” Updates Surg. 2015 Sep; 67(3):293-9. doi: 10.1007/s13304-015-0306-3. Epub 2015 Jun 25.
The new approach to the rectal cancer: ‘down-to-up’ double endolaparoscopic pelvic access. Preliminary evaluation of outcomes [Leggi l’articolo scientifico]
Transanal Total Mesorectal Excision: International Registry Results of the First 720 Cases [Leggi l’articolo scientifico]
Oltre ai tradizionali interventi, in pazienti con neoplasie rettali di piccole dimensioni allo stadio iniziale (cTis-cT1) è possibile effettuare una escissione locale, permettendo il salvataggio dell’organo e della sua funzione. L’escissione locale può essere effettuata mediante metodiche miniinvasive quali la TEM (Transanal Endoscopic Microsurgery) o la TAMIS (TransAnal Minimally Invasive Surgery), che consentono l’asportazione di lesioni di maggiori dimensioni ed a sede più alta nel retto. Le strategie chirurgiche per il controllo locale delle neoplasie del retto sono in continua evoluzione; la conservazione d’organo, obiettivo principale del trattamento multidisciplinare, e soprattutto lo sviluppo di tecniche miniinvasive, costituiscono il futuro dell’approccio chirurgico alle neoplasie del retto.

IMMAGINI
C.P. Delaney, Netter’s Surgical Anatomy and Approaches, 2014 Elsevier
Vuoi avere maggiori informazioni?

